
Articulația șoldului (HJ) este o articulație complexă formată din mai multe oase: femur, os pubian, ilion și ischion. Este înconjurat de burse periarticulare și un corset muscular-ligament puternic, care este protejat de grăsimea subcutanată și piele.
Ilionul, ischionul și osul pubian formează osul pelvin și sunt conectate prin cartilaj hialin în alveolele șoldului. Aceste oase fuzionează înainte de vârsta de 16 ani.
O caracteristică specială a articulației femurale este structura șoldului, care este acoperită doar parțial cu cartilaj în partea superioară și pe lateral. Segmentele mijlocii și inferioare sunt ocupate de țesut adipos și ligamentul femural, care este înconjurat de o membrană sinovială.
Motive
Durerea în articulația șoldului poate duce la deteriorarea elementelor intraarticulare sau a structurilor adiacente:
- piele și țesut subcutanat;
- mușchii și ligamentele;
- bursa sinoviala;
- buza acetabulară (buză cartilaginoasă care trece de-a lungul marginii acetabulului);
- Suprafețele articulare ale femurului sau pelvisului.
Durerea în zona articulațiilor este cauzată de inflamație sau de o încălcare a integrității structurilor articulare. Cel mai adesea, durerea apare atunci când infecția invadează cavitatea articulară (artrita infecțioasă) și apar leziuni autoimune (artrita reumatoidă și reactivă).
Nu mai puțin frecvente sunt leziunile mecanice care duc la deteriorarea epifizelor oaselor, ligamentelor, membranelor sinoviale și altor țesuturi. Persoanele active și sportivii cu niveluri ridicate de activitate fizică sunt mai susceptibili la răni.
Persoanele în vârstă care au dureri în osul pelvin din cauza modificărilor degenerative-distrofice ale cartilajului sunt, de asemenea, expuse riscului, la fel ca și copiii și adolescenții în timpul modificărilor hormonale.
Durerea în articulația șoldului din partea stângă sau dreaptă este cauzată de boli metabolice - de exemplu, diabet zaharat, pseudogută și obezitate.
Lista completă a bolilor posibile arată astfel:
- boala Perthes;
- osteoartrita;
- boala Koenig;
- artropatie diabetică;
- pseudoguta;
- hidrartroză intermitentă (hidropizia intermitentă a articulației);
- condromatoză;
- artrită reactivă, reumatoidă și infecțioasă;
- epifizioliza juvenilă;
- Leziuni.
boala Perthes
În boala Perthes, alimentarea cu sânge a capului femural este întreruptă, ducând la necroza aseptică (moartea) țesutului cartilajului. Copiii sub 14 ani, majoritatea băieți, sunt afectați în mod deosebit.
Principalul simptom al bolii Perthes este durerea constantă în articulația șoldului, care crește la mers. Copiii se plâng adesea că le doare piciorul din șold și începe să șchiopătească.
În stadiul inițial, simptomele sunt ușoare, ducând la diagnosticarea tardivă atunci când a apărut deja o fractură de amprentă (fractură intraarticulară). Procesul distructiv este însoțit de creșterea durerii, umflarea țesuturilor moi și rigiditatea mișcărilor membrelor. Pacientul nu poate roti, roti, îndoi sau extinde șoldul în exterior. Mișcarea piciorului în lateral este, de asemenea, dificilă.
Se observă și tulburări ale sistemului nervos autonom: piciorul devine rece și palid și transpiră abundent. Uneori, temperatura corpului crește la niveluri subfebrile.
Notă: În boala Perthes, leziunea poate fi unilaterală sau bilaterală. În cele mai multe cazuri, una dintre articulații suferă mai puțin și se recuperează mai repede.
Osteoartrita
Osteoartrita articulației șoldului se numește coxartroză și este diagnosticată în primul rând la persoanele în vârstă. Boala progresează lent, dar provoacă modificări ireversibile. Procesul patologic începe cu deteriorarea cartilajului, care devine mai subțire datorită creșterii grosimii și vâscozității lichidului sinovial.
Dezvoltarea coxartrozei duce la deformarea articulațiilor, pierderea mușchilor și restricții semnificative în mișcare, inclusiv imobilitate completă. Sindromul de durere cu artroză are un caracter ondulat (instabil) și este localizat în exteriorul coapsei, dar se poate răspândi în zona inghinală, fese și partea inferioară a spatelui.
În a doua etapă a artrozei, senzațiile dureroase acoperă interiorul coapsei și uneori se extind până la genunchi. Pe măsură ce boala progresează, durerea de șold crește și doar uneori scad cu odihnă.
Coxartroza poate fi primară și secundară. Coxartroza primară se dezvoltă pe fondul osteocondrozei sau artrozei genunchiului. Condițiile preliminare pentru coxartroza secundară pot fi displazia de șold, luxația congenitală de șold, boala Perthes, artrita și leziunile traumatice (luxații și fracturi).
boala Koenig
Dacă partea coapsei doare la nivelul articulației, cauza poate fi moartea țesutului cartilajului (necroză) - boala König. Această boală apare cel mai adesea la bărbații tineri cu vârsta cuprinsă între 16 și 30 de ani, care se plâng de durere, mobilitate limitată și „ciupire” periodică a piciorului.
Boala Koenig se dezvoltă în mai multe etape: mai întâi, țesutul cartilajului se înmoaie, apoi se întărește și începe să se separe de suprafața articulară a osului. În a treia sau a patra etapă, zona necrotică este îndepărtată și intră în cavitatea articulară. Acest lucru duce la acumularea de efuziune (fluid), rigiditate a mișcării și blocaje în articulația stângă sau dreaptă.
Notă: prezența unui „șoarece articular” în articulația șoldului duce la dezvoltarea coxartrozei.
Artropatie diabetică
Osteoartropatia sau articulația Charcot se observă în diabetul zaharat și se caracterizează prin deformare progresivă însoțită de dureri de intensitate diferită. Senzațiile de durere sunt destul de slabe sau complet absente, deoarece în această boală sensibilitatea este mult redusă din cauza modificărilor patologice ale fibrelor nervoase.
Artropatia diabetică apare în diabetul de lungă durată și este una dintre complicațiile acestuia. Apare cel mai adesea la femeile care nu au primit tratament complet sau care au fost ineficiente. Este de remarcat faptul că articulațiile șoldului sunt extrem de rar afectate.
Pseudoguta
Ca urmare a tulburărilor în metabolismul calciului, cristalele de calciu încep să se acumuleze în țesutul articular și se dezvoltă condrocalcinoză sau pseudogută. Boala a primit acest nume datorită asemănării simptomelor cu guta, care se caracterizează prin cursul paroxistic.
Durerea acută și înțepătoare apare brusc: zona afectată devine roșie și umflată și se simte fierbinte. O criză de inflamație durează de la câteva ore până la câteva săptămâni, apoi totul dispare. În cazul condrocalcinozei, este posibilă durerea în partea stângă sau dreaptă a pelvisului.
În marea majoritate a cazurilor, pseudoguta apare fără nicio cauză aparentă, iar examenul nu evidențiază tulburări ale metabolismului calciului. Cauza bolii este probabil o tulburare metabolică locală în articulație. La un pacient din o sută, condrocalcinoza se dezvoltă pe fondul bolilor sistemice existente - diabet, insuficiență renală, hemocromatoză, hipotiroidism etc.
Condromatoza sinovială
Condromatoza articulațiilor sau metaplazia cartilaginoasă a insulei sinoviale afectează în principal articulațiile mari, care includ șoldul. Cel mai adesea, această patologie apare la bărbații de vârstă mijlocie și în vârstă, dar există și cazuri de condromatoză congenitală.
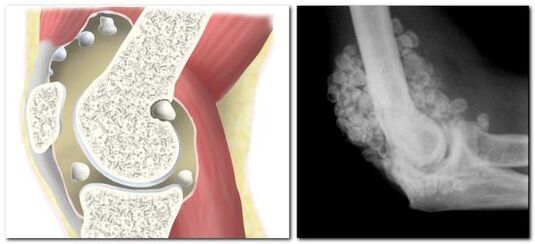
În condromatoză, membrana sinovială se descompune în cartilaj sau țesut osos, ducând la formarea de cartilaj sau corpuri osoase de până la 5 cm în cavitatea articulară.
Tabloul clinic al metaplaziei insulare este similar cu cel al artritei: pacientul suferă de dureri la nivelul osului șoldului, mobilitatea picioarelor este limitată și se aude un zgomot caracteristic când se mișcă.
Deoarece condromatoza este un proces displazic cu formarea de condroame, apariția unui „șoarece articular” nu poate fi exclusă. În acest caz, „șoarecele” se poate bloca între suprafețele articulare ale oaselor, ceea ce duce la blocarea parțială sau completă a articulației. Articulația rămâne blocată până când corpul cartilaginos intră în lumenul capsulei și numai după ce această mișcare este complet restabilită.
Ajutor: Ciupirea frecventă sau prelungită a articulațiilor poate duce la dezvoltarea coxartrozei. Complicațiile condromatozei sinoviale includ rigiditatea (contractura) și atrofia musculară.
artrita
Artrita este o inflamație localizată pe suprafețele articulare ale șoldului și femurului. Afectarea articulației șoldului se numește coxită și este însoțită de o durere surdă și dureroasă în partea din spate a coapsei și a inghinală.
Există diferite tipuri de artrită. Cea mai frecventă formă care afectează articulația șoldului este forma infecțioasă. Alte tipuri sunt diagnosticate mult mai rar. De ce apare artrita infectioasa? Dezvoltarea patologiei începe după ce bacteriile și virușii pătrund în cavitatea articulară.
Tabloul clinic al artritei infecțioase poate varia în funcție de tipul de microorganism care o provoacă. Cu toate acestea, există 5 semne caracteristice care sunt observate la toți pacienții:
- Durere în articulația piciorului drept sau stâng (deteriorarea poate apărea și pe ambele părți);
- umflare și umflare peste articulație;
- roșeață a pielii;
- capacitate motrică redusă;
- Creșterea temperaturii corpului.
La începutul bolii, pacienții suferă de dureri severe, mai ales atunci când se ridică din poziție șezând. Articulația doare aproape constant; Durerea face imposibil să stai în picioare sau să stai. Trebuie remarcat faptul că forma infecțioasă de artrită este întotdeauna însoțită de febră, frisoane, dureri de cap, slăbiciune și greață.
Epifizioliza juvenilă
Termenul de epifizioliză înseamnă literalmente carie, distrugerea suprafeței articulare a osului, mai exact a cartilajului care îl acoperă. O trăsătură caracteristică a unei astfel de leziuni este încetarea creșterii lungimii osoase, ceea ce duce la asimetria extremităților inferioare.
La adulți, epifizioliza apare atunci când există o fractură cu deplasarea sau ruptura epifizei. Distrugerea epifizei în zona de creștere este posibilă numai în adolescență, motiv pentru care boala se numește juvenilă.
Epifizioliza juvenilă este o patologie endocrino-ortopedică cauzată de un dezechilibru între hormonii de creștere și hormonii sexuali. Aceste două grupuri de hormoni sunt esențiale pentru funcționarea normală a țesutului cartilajului.
Predominanța hormonilor de creștere asupra hormonilor sexuali duce la scăderea rezistenței mecanice a zonei de creștere a osului femural și are loc deplasarea epifizei. Partea de capăt a osului este situată sub și în spatele prizei șoldului.
Simptomele tipice ale epifiziolizei includ durere în partea dreaptă sau stângă a coapsei (în funcție de articulația afectată), șchiopătare și o poziție nenaturală a piciorului. Piciorul dureros se întoarce spre exterior, mușchii feselor, coapselor și picioarelor se atrofiază.
Tratament
Pentru a trata boala Perthes, condroprotectorii sunt prescriși pentru a promova regenerarea cartilajului și angioprotectorii pentru a îmbunătăți circulația sângelui. Terapia complexă include, de asemenea, masaj, terapie cu exerciții fizice, fizioterapie (UHF), electroforeză cu calciu și fosfor, aplicații cu nămol și ozocherită.
Pacienților cu boala Perthes li se recomandă descărcarea membrului și utilizarea dispozitivelor ortopedice (gipsuri) și paturi speciale pentru a preveni deformarea capului femural.
Ce trebuie să faceți și ce medicamente să luați pentru osteoartrita depinde de stadiul bolii. Următoarele remedii vor ajuta la ameliorarea durerii și la încetinirea procesului patologic în etapele 1-2:
- medicamente antiinflamatoare nesteroidiene (AINS);
- vasodilatatoare;
- relaxante musculare pentru relaxarea musculară;
- condroprotectoare;
- hormonal (pentru dureri severe);
- Unguente și comprese cu efecte antiinflamatorii sau condroprotectoare.
În stadiul 3-4, pacienților li se recomandă intervenția chirurgicală.
Boala Koenig poate fi tratată numai chirurgical; În timpul intervenției chirurgicale artroscopice, zona afectată a cartilajului este îndepărtată.
Tratamentul artropatiei diabetice include corectarea bolii de bază, diabetul zaharat, purtarea de bandaje speciale de descărcare și administrarea de medicamente. Tuturor pacienților, indiferent de stadiul bolii, li se prescriu medicamente antiresorbtive - bifosfonați, precum și produse care conțin vitamina D și calciu. Pentru a calma durerea și inflamația, sunt prescrise medicamente din grupul AINS și corticosteroizi. În cazul complicațiilor infecțioase, se efectuează terapie antibacteriană.
Nu există un tratament specific pentru pseudogută; În caz de exacerbări, se prescriu medicamente antiinflamatoare. O acumulare mare de lichid în articulație este o indicație pentru o puncție intra-articulară, în timpul căreia lichidul este pompat și se administrează medicamente cu corticosteroizi.
Condromatoza articulației șoldului necesită intervenție chirurgicală obligatorie, al cărei volum depinde de extinderea leziunii. Dacă numărul de corpi cartilaginoși este mic, aceștia sunt îndepărtați prin sinovectomie parțială (înlăturarea membranei sinoviale) sau artroscopie minim invazivă (prin trei puncții). Tratamentul chirurgical al formei progresive de condromatoză poate fi doar radical și se efectuează prin artrotomie deschisă sau sinovectomie completă (totală).
Terapia pentru artrita infecțioasă acută include aplicarea obligatorie a unui gips în zona articulației șoldului, precum și administrarea de medicamente de diferite grupuri (AINS, antibiotice, steroizi). Dacă se dezvoltă un proces purulent, se efectuează puncții medicale pentru a dezinfecta articulația.
Tratamentul epifiziolizei juvenile este exclusiv chirurgical. Operația presupune o reducere închisă a oaselor folosind tracțiunea scheletică. Părțile osoase conectate sunt apoi fixate cu știfturi și transplanturi.
Absolut toate bolile articulației șoldului sunt boli grave care necesită supraveghere medicală obligatorie. Leziunile în urma căderilor sau impacturilor care au ca rezultat durere severă, mobilitate limitată și modificări ale configurației articulațiilor necesită tratament medical de urgență. Dacă nu există leziuni traumatice, dar durerea de intensitate diferită apare în mod regulat în articulație, trebuie să faceți o programare la un terapeut sau un reumatolog și să treceți la o examinare.


























































































